
核准日期:2020年11月04日
普瑞巴林胶囊说明书
请仔细阅读说明书并在医师指导下使用
【药品名称】
通用名称:普瑞巴林胶囊
英文名称:Pregabalin Capsules
汉语拼音:Puruibalin Jiaonang
【成份】
本品主要成份为普瑞巴林,其化学名称为(S)-3-(氨甲基)-5-甲基己酸。
化学结构式:
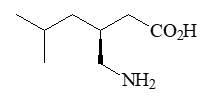
分子式:C8H17NO2
分子量:159.23
【性状】
本品内容物应为白色或类白色粉末。
【适应症】本品用于治疗带状疱疹后神经痛。
【规格】
(1)75mg(2)150mg
【用法用量】本品可与食物同时服用,也可单独服用。如需停用普瑞巴林,建议至少用1周时间逐渐减停。
本品推荐剂量为每次75mg或150 mg,每日2次。
起始剂量可为每次75mg,每日2次(150 mg/日)。可在一周内根据疗效及耐受性增加至每次150 mg,每日2次(300 mg/日)。由于本品主要经肾脏排泄清除,肾功能减退的患者应调整剂量。以上推荐剂量适用于肌酐清除率≥60mL/min的患者。
服用本品300mg/日,2至4周后疼痛未得到充分缓解的患者,如可耐受本品,可增至每次300 mg,每日2次(600 mg/日)。由于不良反应呈剂量依赖性,且不良反应可导致更高的停药率,剂量超过300 mg/日仅应用于耐受300 mg/日剂量的持续性疼痛患者(见【不良反应】)。
肾功能损伤成人患者用药:
由于不良反应呈剂量依赖性,且本品主要经肾脏排泄清除,肾功能减退的成人患者应调整剂量。尚未在肾功能受损的儿科患者中对本品进行研究。
肾功能损伤患者应根据肌酐清除率(CLcr)调整剂量,详见表1。应用该表时,需要估计患者的CLcr(单位为mL/min)。CLcr(单位为mL/min)可通过测定血浆肌酐水平(mg/dL)代入Cockcroft 和 Gault 方程进行计算。
CLcr(ml/min)=
或
CLcr(ml/min)=
对正在接受血液透析治疗的患者,应根据患者的肾功能来调整普瑞巴林的日剂量。除调整日剂量外,每进行4小时的血液透析治疗,应立即给予一次补充剂量的普瑞巴林(见表1)。
表 1. 根据肾功能调整普瑞巴林剂量
|
肌酐清除率 (CLcr) |
普瑞巴林 每日总剂量 |
给药方案 |
|||
|
≥60 |
150 |
300 |
450 |
600 |
每日2次 或 每日3次 |
|
30 – 60 |
75 |
150 |
225 |
300 |
每日2次 或 每日3次 |
|
15 – 30 |
25 – 50 |
75 |
100 – 150 |
150 |
每日1次 或 每日2次 |
|
<15 |
25 |
25 – 50 |
50 – 75 |
75 |
每日1次 |
|
血液透析后的补充剂量 (mg)? |
|||||
|
按25 mg每日1次服药患者:单次补充剂量为 25 mg 或 50 mg |
|||||
|
按25~50 mg 每日1次服药患者:单次补充剂量为 50 mg或 75 mg |
|||||
|
按 50~75 mg 每日1次服药患者:单次补充剂量为 75 mg 或100 mg |
|||||
|
按75 mg 每日1次服药患者:单次补充剂量为 100 mg或150 mg |
|||||
|
* 每日总剂量(mg/日)除以每日服药次数,得到每次服药剂量(mg/次) ? 补充剂量是单次额外给药 |
|||||
肝功能损伤患者用药:
肝功能损伤患者,无需调整用药剂量(见【药代动力学】)。
【不良反应】
在说明书的其他地方描述了以下严重不良反应:
· 血管性水肿(见【注意事项】)
· 超敏反应(见【注意事项】)
· 快速或突然停用本品不良反应发生风险增加(见【注意事项】)
· 自杀行为和想法(见【注意事项】)
· 外周水肿(见【注意事项】)
· 头晕与嗜睡(见【注意事项】)
· 体重增加(见【注意事项】)
· 潜在致癌性(见【注意事项】)
· 眼科影响(见【注意事项】)
· 肌酸激酶升高(见【注意事项】)
· 血小板计数减少(见【注意事项】)
· PR间期延长(见【注意事项】)
临床试验的经验:
由于临床试验在多种不同情况下进行,不能直接比较一种药物与另一种药物在不同临床试验中的不良反应发生率,该发生率也可能不能代表临床实践中观察到的发生率。
普瑞巴林上市前所有对照及非对照试验中,超过10000名来自不同人群的患者服用了本品。大约5000人服药至少6个月,超过3100人服药至少1年,超过1400人服药至少2年。
整合上市前对照试验所有成人人群的数据,因不良反应提前停药的患者比例在普瑞巴林组和安慰剂组分别为14%和7%。普瑞巴林导致停药的最常见不良反应是头晕(4%)和嗜睡(4%)。安慰剂组1%患者因头晕停药,<1%患者因嗜睡停药。对照试验中与安慰剂组比较,普瑞巴林组其它较常见导致停药的不良反应包括共济失调、意识模糊、乏力、思维异常、视物模糊、运动失调及外周水肿(各1%)。
所有成人对照试验中最常见的不良反应
整合上市前对照试验所有成人人群的数据(包括DPN、PHN以及成人部分性癫痫发作),普瑞巴林组比安慰剂组报告更多(≥5% 且不良反应发生率为安慰剂组的两倍)的不良反应为头晕、嗜睡、口干、水肿、视物模糊、体重增加及“思维异常”(主要为集中精力困难/注意困难)。
带状疱疹后神经痛的对照研究
导致停药的不良反应
带状疱疹后神经痛的临床试验中,因不良反应提前停药的患者比例在普瑞巴林组和安慰剂组分别为14%和7%。普瑞巴林组导致停药的最常见不良反应为头晕(4%)和嗜睡(3%);而安慰剂组因头晕和嗜睡停药的患者比例<1%。试验中与安慰剂组比较,普瑞巴林组导致停药的其它较常见不良反应包括意识模糊(2%),外周水肿、乏力、共济失调和步态异常(各1%)。
最常见不良反应
表2列出了带状疱疹后神经痛试验中普瑞巴林组发生率≥1%且高于安慰剂组的所有不良反应,无论是否存在因果关系。其中,本表普瑞巴林600 mg/日组还包含了发生率超过安慰剂组两倍的事件,即使该事件在整体普瑞巴林组中发生率不高于安慰剂组。临床研究中普瑞巴林组大部分患者不良反应的最严重程度为轻度或中度。总体上,12.4%普瑞巴林组患者和9.0%安慰剂组患者出现至少一次不良事件,而8.0%普瑞巴林组患者和4.3%安慰剂组患者有至少一次治疗相关的严重不良事件。
|
表 2 带状疱疹后神经痛对照试验中不良反应发生率 |
|
||||||||
|
身体系统 |
75 mg/日 |
150 mg/日 |
300 mg/日 |
600 mg/日 |
所有 PGB* |
安慰剂 |
|
||
|
全身 |
|
|
|
|
|
|
|
||
|
感染 |
14 |
8 |
6 |
3 |
7 |
4 |
|
||
|
头痛 |
5 |
9 |
5 |
8 |
7 |
5 |
|
||
|
疼痛 |
5 |
4 |
5 |
5 |
5 |
4 |
|
||
|
意外损伤 |
4 |
3 |
3 |
5 |
3 |
2 |
|
||
|
流感样综合征 |
1 |
2 |
2 |
1 |
2 |
1 |
|
||
|
面部浮肿 |
0 |
2 |
1 |
3 |
2 |
1 |
|
||
|
|
|
|
|
|
|
|
|
||
|
消化系统 |
|
|
|
|
|
|
|
||
|
口干 |
7 |
7 |
6 |
15 |
8 |
3 |
|
||
|
便秘 |
4 |
5 |
5 |
5 |
5 |
2 |
|
||
|
胃肠胀气 |
2 |
1 |
2 |
3 |
2 |
1 |
|
||
|
呕吐 |
1 |
1 |
3 |
3 |
2 |
1 |
|
||
|
|
|
|
|
|
|
|
|
||
|
代谢和营养异常 |
|
||||||||
|
外周水肿 |
0 |
8 |
16 |
16 |
12 |
4 |
|
||
|
体重增加 |
1 |
2 |
5 |
7 |
4 |
0 |
|
||
|
水肿 |
0 |
1 |
2 |
6 |
2 |
1 |
|
||
|
|
|
|
|
|
|
|
|
||
|
骨骼肌肉系统 |
|
||||||||
|
肌无力 |
1 |
1 |
1 |
1 |
1 |
0 |
|
||
|
|
|
|
|
|
|
|
|
||
|
神经系统 |
|
|
|
|
|
|
|
||
|
头晕 |
11 |
18 |
31 |
37 |
26 |
9 |
|
||
|
嗜睡 |
8 |
12 |
18 |
25 |
16 |
5 |
|
||
|
共济失调 |
1 |
2 |
5 |
9 |
5 |
1 |
|
||
|
步态异常 |
0 |
2 |
4 |
8 |
4 |
1 |
|
||
|
意识模糊 |
1 |
2 |
3 |
7 |
3 |
0 |
|
||
|
思维异常? |
0 |
2 |
1 |
6 |
2 |
2 |
|
||
|
运动失调 |
2 |
2 |
1 |
3 |
2 |
0 |
|
||
|
遗忘 |
0 |
1 |
1 |
4 |
2 |
0 |
|
||
|
言语障碍 |
0 |
0 |
1 |
3 |
1 |
0 |
|
||
|
|
|
|
|
|
|
|
|
||
|
呼吸系统 |
|
|
|
|
|
|
|
||
|
支气管炎 |
0 |
1 |
1 |
3 |
1 |
1 |
|
||
|
|
|
|
|
|
|
|
|
||
|
特殊感觉 |
|
|
|
|
|
|
|
||
|
视物模糊? |
1 |
5 |
5 |
9 |
5 |
3 |
|
||
|
复视 |
0 |
2 |
2 |
4 |
2 |
0 |
|
||
|
视觉异常 |
0 |
1 |
2 |
5 |
2 |
0 |
|
||
|
眼部不适 |
0 |
1 |
1 |
2 |
1 |
0 |
|
||
|
|
|
||||||||
|
尿失禁 |
0 |
1 |
1 |
2 |
1 |
0 |
|
||
|
* PGB:普瑞巴林 ? 思维异常主要包括集中/注意困难,也包括认知及语言问题和思维迟缓相关的不良事件 ? 研究者术语;总结水平术语为弱视 纤维肌痛的对照研究 导致停药的不良反应 在纤维肌痛的临床试验中,因不良反应过早停药的患者比例在普瑞巴林组(150–600 mg/日)及安慰剂组分别为19%及10%。普瑞巴林组导致停药的最常见不良反应为头晕(6%)和嗜睡(3%);而安慰剂组因上述各反应停药的比例<1%。普瑞巴林组停药率高于安慰剂组的其它不良反应包括疲劳、头痛、平衡障碍及体重增加。每种不良反应各导致约1%患者退出研究。 最常见的不良反应 表3列出了纤维肌痛试验中所有普瑞巴林组发生率≥2%且高于安慰剂组的所有不良反应,无论是否存在因果关系。临床试验中普瑞巴林组大部分患者不良反应的最严重程度为轻度或中度。 |
|
|
|||||||
|
表 3 纤维肌痛对照试验中不良反应发生率 |
|||||||||
|
器官系统分类 |
150 mg/日 |
300 mg/日 |
450 mg/日 |
600 mg/日 |
所有PGB* |
安慰剂 |
|||
|
耳及迷路异常 |
|||||||||
|
眩晕 |
2 |
2 |
2 |
1 |
2 |
0 |
|||
|
眼部异常 |
|||||||||
|
视物模糊 |
8 |
7 |
7 |
12 |
8 |
1 |
|||
|
胃肠道异常 |
|||||||||
|
口干 |
7 |
6 |
9 |
9 |
8 |
2 |
|||
|
便秘 |
4 |
4 |
7 |
10 |
7 |
2 |
|||
|
呕吐 |
2 |
3 |
3 |
2 |
3 |
2 |
|||
|
胃肠胀气 |
1 |
1 |
2 |
2 |
2 |
1 |
|||
|
腹胀 |
2 |
2 |
2 |
2 |
2 |
1 |
|||
|
全身性异常及给药部位反应 |
|||||||||
|
疲劳 |
5 |
7 |
6 |
8 |
7 |
4 |
|||
|
外周水肿 |
5 |
5 |
6 |
9 |
6 |
2 |
|||
|
胸痛 |
2 |
1 |
1 |
2 |
2 |
1 |
|||
|
感觉异常 |
1 |
3 |
2 |
2 |
2 |
0 |
|||
|
水肿 |
1 |
2 |
1 |
2 |
2 |
1 |
|||
|
醉酒感 |
1 |
2 |
1 |
2 |
2 |
0 |
|||
|
感染和侵染 |
|||||||||
|
鼻窦炎 |
4 |
5 |
7 |
5 |
5 |
4 |
|||
|
检查 |
|||||||||
|
体重增加 |
8 |
10 |
10 |
14 |
11 |
2 |
|||
|
代谢和营养异常 |
|||||||||
|
食欲增加 |
4 |
3 |
5 |
7 |
5 |
1 |
|||
|
液体潴留 |
2 |
3 |
3 |
2 |
2 |
1 |
|||
|
骨骼肌肉及结缔组织异常 |
|||||||||
|
关节痛 |
4 |
3 |
3 |
6 |
4 |
2 |
|||
|
肌肉痉挛 |
2 |
4 |
4 |
4 |
4 |
2 |
|||
|
背痛 |
2 |
3 |
4 |
3 |
3 |
3 |
|||
|
神经系统异常 |
|||||||||
|
头晕 |
23 |
31 |
43 |
45 |
38 |
9 |
|||
|
嗜睡 |
13 |
18 |
22 |
22 |
20 |
4 |
|||
|
头痛 |
11 |
12 |
14 |
10 |
12 |
12 |
|||
|
注意力障碍 |
4 |
4 |
6 |
6 |
5 |
1 |
|||
|
平衡障碍 |
2 |
3 |
6 |
9 |
5 |
0 |
|||
|
记忆力损害 |
1 |
3 |
4 |
4 |
3 |
0 |
|||
|
协调异常 |
2 |
1 |
2 |
2 |
2 |
1 |
|||
|
感觉减退 |
2 |
2 |
3 |
2 |
2 |
1 |
|||
|
昏睡 |
2 |
2 |
1 |
2 |
2 |
0 |
|||
|
震颤 |
0 |
1 |
3 |
2 |
2 |
0 |
|||
|
精神异常 |
|||||||||
|
欣快情绪 |
2 |
5 |
6 |
7 |
6 |
1 |
|||
|
意识模糊状态 |
0 |
2 |
3 |
4 |
3 |
0 |
|||
|
焦虑 |
2 |
2 |
2 |
2 |
2 |
1 |
|||
|
定向障碍 |
1 |
0 |
2 |
1 |
2 |
0 |
|||
|
抑郁 |
2 |
2 |
2 |
2 |
2 |
2 |
|||
|
呼吸系统、胸部及纵膈异常 |
|||||||||
|
咽喉痛 |
2 |
1 |
3 |
3 |
2 |
2 |
|||
|
* PGB:普瑞巴林 |
|
||||||||
临床研究中观察到的普瑞巴林其它不良反应
下文列出了普瑞巴林所有临床试验中报告的服药后出现的不良反应。以下事件不包括本说明书其它部分所列的事件,不包括药物无关原因所致的事件,不包括过于普遍而无法判断是否由药物引起的事件,不包括只报告过一次而无实质可能性的急性危及生命的事件。
不良事件按人体系统分类,并按发生率的高低降序排列。发生率定义为:十分常见(≥1/10),常见(1/100-1/10),偶见(1/1000-1/100),罕见(1/10000-1/1000),十分罕见(<1/10000)。有重要临床意义的不良事件描述详见【注意事项】。
全身——常见:腹痛、过敏反应、发热、周围性水肿、水肿、步态异常、跌倒、酒醉感、疲劳;偶见:脓肿、蜂窝织炎、寒战、不适、颈强直、药物过量、骨盆痛、光敏反应、自杀企图、全身水肿、胸闷、疼痛、口渴、乏力;罕见:过敏样反应、腹水、肉芽肿、宿醉效应、故意伤害、腹膜后纤维变性、休克、自杀。
心血管系统——偶见:深部血栓性静脉炎、心力衰竭、低血压、体位性低血压、视网膜血管异常、晕厥、心动过速、I度房室传导阻滞、窦性心动过缓、高血压、潮热、潮红、四肢厥冷;罕见:ST 段降低、心室纤颤、窦性心动过速、窦性心律不齐。
消化系统——常见:胃肠炎、食欲增加、呕吐、便秘、胃肠胀气、腹胀、口干;偶见:胆囊炎、胆石症、结肠炎、吞咽困难、食管炎、胃炎、胃肠道出血、黑便、口腔溃疡形成、胰腺炎、直肠出血、舌水肿、胃食管反流、唾液分泌过多、口腔感觉减退;罕见:口疮性口炎、食道溃疡、牙周脓肿。
血液及淋巴系统——常见:瘀斑;偶见:贫血、嗜酸性粒细胞增多、低色素性贫血、白细胞增多、白细胞减少、淋巴结病、血小板减少;罕见:骨髓纤维化、红细胞增多、凝血酶原减少、紫癜、血小板增多。
代谢及营养异常——常见:食欲增加;偶见:厌食症、低血糖;罕见:糖耐量减低、尿酸结晶尿。
骨骼肌肉系统——常见:关节痛、腿痉挛、肌痛、肌无力、肌肉痉挛、背痛、肢体疼痛、颈部痉挛;偶见:关节病、关节肿胀、肌肉颤搐、颈痛、肌强直;罕见:软骨营养障碍、全身痉挛、横纹肌溶解症。
神经系统——十分常见:头晕、嗜睡;常见:焦虑、人格解体、肌张力增强、感觉减退、性欲减退、眼球震颤、感觉异常、镇静、木僵、颤搐、欣快情绪、意识模糊、易激惹、抑郁、定向障碍、失眠、共济失调、协调异常、震颤、健忘、记忆力损害、注意力障碍、平衡障碍、昏睡;偶见:异常梦境、激越、情感淡漠、失语、口周感觉异常、构音障碍、幻觉、敌意、痛觉过敏、感觉过敏、运动增加、运动功能减退、肌张力降低、性欲增加、肌阵挛、神经痛、烦躁、心情郁闷、情绪高涨、心境不稳、唤词困难、精神运动亢进、体位性头晕、意向性震颤、认知障碍、言语障碍、反射减退、烧灼感;罕见:成瘾、小脑综合征、齿轮样强直、昏迷、谵妄、妄想、自主神经功能障碍、运动障碍、肌张力障碍、脑病、锥体外系综合征、格林-巴利综合征、痛觉减退、颅内压增高、躁狂表现、偏执表现、周围神经炎、人格障碍、精神病性抑郁、精神分裂症表现、睡眠障碍、斜颈、牙关紧闭、惊恐发作、抑制解除、书写困难。
呼吸系统——常见:鼻咽炎;偶见:呼吸困难、鼻衄、咳嗽、鼻充血、鼻炎、打鼾;罕见:呼吸暂停、肺不张、细支气管炎、呃逆、喉痉挛、肺水肿、肺纤维化、打哈欠、喉咙发紧、鼻干。
皮肤及附属组织——常见:瘙痒;偶见:脱发、皮肤干燥、湿疹、多毛、皮肤溃疡、荨麻疹、水泡大疱疹、丘疹样皮疹、出汗;罕见:血管性水肿、剥脱性皮炎、苔藓样皮炎、黑变病、指甲异常、瘀点、紫癜样皮疹、脓疱疹、皮肤萎缩、皮肤坏死、皮肤结节、Stevens-Johnson 综合征、皮下结节、冷汗。
特殊感觉——常见:结膜炎、复视、视力模糊、中耳炎、耳鸣、眩晕;偶见:调节异常、睑缘炎、眼干、眼部出血、听觉过敏、畏光、视网膜水肿、味觉丧失、味觉异常、周边视觉丧失、视觉障碍、眼部肿胀、视野缺损、视灵敏度减退、眼痛、视疲劳、闪光幻觉、眼干、流泪增加、眼睛刺激;罕见:瞳孔不等大、失明、角膜溃疡、突眼、眼外肌麻痹、虹膜炎、角膜炎、角膜结膜炎、瞳孔缩小、瞳孔放大、夜盲、眼肌麻痹、视神经萎缩、视乳头水肿、嗅觉异常、上睑下垂、葡萄膜炎、振动幻觉、视觉深度感知改变、斜视、视觉亮度。
泌尿生殖系统——常见:性快感缺失、勃起功能障碍、尿频、尿失禁;偶见:异常射精、蛋白尿、闭经、痛经、排尿困难、血尿、肾结石、白带改变、月经过多、子宫不规则出血、肾炎、少尿、尿潴留、小便异常、性功能障碍、射精延迟;罕见:急性肾功能衰竭、龟头炎、膀胱肿瘤、宫颈炎、性交困难、附睾炎、女性泌乳、肾小球炎、卵巢疾患、肾盂肾炎、乳房疼痛、乳腺分泌物、乳房增大。
检查——常见:体重增加;偶见:血肌酸磷酸激酶升高、血糖升高、血小板计数下降、血钾下降、体重下降;罕见:白细胞计数下降、血液肌酐升高、丙氨酸氨基转移酶升高、天门冬氨酸氨基转移酶升高。
性别和种族的比较
男性与女性总体不良事件的情况相似。种族相关的不良事件报告分布的数据不足,尚难定论。
下列不良反应是普瑞巴林上市后应用中报告的。由于这些不良反应来自人群规模不确定的自发报告,因此难以可靠地估计这些不良反应的发生率以及与药物暴露的因果关系。
神经系统异常:很常见:头痛;偶见:意识丧失、精神损害;罕见:惊厥
精神异常:偶见:攻击性
眼部异常:罕见:角膜炎、视觉丧失
心脏异常:罕见:充血性心力衰竭、QT间期延长
呼吸道、胸部及纵膈异常: 罕见:肺水肿
胃肠道异常:常见:恶心、腹泻;罕见:舌肿胀
肝胆异常:偶见:肝酶升高*;罕见:黄疸;十分罕见:肝功能衰竭、肝炎
皮肤及皮下组织异常:偶见:面部肿胀、瘙痒症、Stevens-Johnson 综合征
肾脏及泌尿系统异常:罕见:尿潴留
生殖系统及乳腺异常:罕见:男子女性型乳房
全身性异常及用药部位状况:偶见:不适、面部水肿
* 丙氨酸氨基转移酶升高(ALT)及天门冬氨酸氨基转移酶升高(AST)。
接受短期和长期普瑞巴林治疗后,部分患者可出现停药戒断症状。曾报告过以下反应:失眠、头痛、恶心、焦虑、腹泻、流感样综合征、惊厥、神经过敏、抑郁、疼痛、多汗和头晕。治疗开始时应告知患者这些情况。
对于停止普瑞巴林长期治疗,数据表明戒断症状的发生率和严重程度可能与普瑞巴林的剂量有关。
报告疑似不良反应
在药品获得上市许可后,报告疑似不良反应这一点非常重要。可以持续监测药品的受益/风险平衡。
【禁忌】对本品所含活性成份或任何辅料过敏者。
【注意事项】
糖尿病患者
根据当前的临床实践,有些糖尿病患者因接受普瑞巴林治疗而致体重增加时,需要调整降糖药物。
血管性水肿
上市后报告中,一些患者在开始使用或长期使用普瑞巴林后出现血管性水肿。特异性症状包括面、口(舌、唇和牙龈)及颈部(咽和喉)肿胀。有血管性水肿导致呼吸系统损伤危及生命,需紧急处理的个例报告。如果患者出现这些症状应立即停用本品。
既往发生过血管性水肿的患者服用本品时应注意相关症状。此外,同时服用其它引起血管性水肿的药物时(如血管紧张素转换酶抑制剂[ACEI]),血管性水肿的发生风险可能增加。
超敏反应
上市后报告中,一些患者开始使用普瑞巴林短时间内出现超敏反应。不良反应包括皮肤发红、水疱、荨麻疹、皮疹、呼吸困难及喘息。如果患者出现这些症状应立即停用本品。
停用抗癫痫药物
同所有抗癫痫药物一样,普瑞巴林应逐渐减停,从而使癫痫患者发作频率增加的风险最小化。如需停用本品,建议至少用1周时间逐渐减停。
普瑞巴林可能引起外周水肿。短期临床试验(患者无具有显著临床意义的心脏疾病或外周血管疾病)未显示外周水肿与心血管并发症(如高血压或充血性心力衰竭)有明确的关联。外周水肿与提示肝肾功能减退的实验室检查变化无关。
在成人患者的临床对照试验中,普瑞巴林组和安慰剂组出现外周水肿的发生率分别为6%和2%。因外周水肿停药的患者比例,在普瑞巴林组和安慰剂组分别为0.5%和0.2%。
患者同时服用普瑞巴林和噻唑烷二酮类抗糖尿病药出现体重增加和外周水肿的频率高于单独服用两药中的任一药物。总体安全性数据库中,大部分服用噻唑烷二酮类抗糖尿病药的患者是糖尿病周围神经病变伴随疼痛研究中的受试者。该人群中出现外周水肿的患者比例,在噻唑烷二酮类抗糖尿病药组、普瑞巴林组和两药合用组分别为3%(2/60),8%(69/859)和19%(23/120)。与之相似,出现体重增加的患者比例,在噻唑烷二酮类抗糖尿病药组、普瑞巴林组和两药合用组分别为0%(0/60),4%(35/859)和7.5%(9/120)。
由于噻唑烷二酮类抗糖尿病药可引起体重增加和/或液体潴留,可能加重或导致心力衰竭,普瑞巴林与该类药物合用时应关注病情变化。
由于相关数据有限,纽约心脏病学会(NYHA)心功能III级或IV级的充血性心力衰竭患者应谨慎使用本品。
头晕、嗜睡、意识丧失、意识错乱和精神损害
普瑞巴林治疗可伴随头晕与嗜睡,这可能增加老年人发生意外伤害(跌倒)的风险。普瑞巴林上市后,已有报告某些患者出现意识丧失、意识错乱及精神损害。因此,建议患者在熟悉药物的潜在作用前应谨慎用药。
在成人患者的对照试验中,普瑞巴林组和安慰剂组患者头晕的发生率分别为30%和8%。普瑞巴林组和安慰剂组患者嗜睡的发生率分别为23%和8%。头晕及嗜睡通常在开始使用本品的短时间内出现,高剂量组出现频率较高。对照研究中,头晕和嗜睡是导致停药的最常见不良反应(各4%)。在短期对照研究中,报告这两类不良反应的普瑞巴林组患者,直至最后一次服药仍存在头晕或嗜睡的患者比例分别为30%或42%。
体重增加
普瑞巴林可能引起体重增加。在最长为14周的成人患者的临床对照试验中,体重较基线增加≥7%的患者,在普瑞巴林组和安慰剂组分别为9%和2%。普瑞巴林组中极少数患者(0.3%)因体重增加退出试验。普瑞巴林组出现的体重增加与剂量和持续暴露时间有关,与基线体重指数(BMI)、性别或年龄无关。体重增加并非仅限于水肿患者。(见【注意事项】)
短期临床对照研究中,体重增加没有引起有重要临床意义的血压改变,但是,应用普瑞巴林后出现的体重增加对心血管系统的长期影响未知。
糖尿病患者中,普瑞巴林组和安慰剂组体重增加分别为1.6 Kg(范围:-16至16Kg)和0.3 Kg(范围:-10至9Kg)。服用本品至少2年的333名糖尿病患者群,平均体重增加5.2 Kg。
未对应用普瑞巴林后出现的体重增加是否影响血糖控制进行系统性评估。在糖尿病患者中进行的长期开放性临床对照试验显示,服用本品与血糖失控无关(用糖化血红蛋白[HbA1C]测试)。
戒断症状
接受短期和长期普瑞巴林治疗后,部分患者可出现停药戒断症状。曾报告过以下事件:失眠、头痛、恶心、焦虑、腹泻、流感样综合征、惊厥、神经过敏、抑郁、疼痛、多汗和头晕。治疗开始时应告知患者这些情况。
普瑞巴林使用期间或停用后不久可能会出现惊厥,包括癫痫持续状态和癫痫大发作惊厥。
对于停止普瑞巴林长期治疗,数据表明戒断症状的发生率和严重程度可能与普瑞巴林的剂量有关。
潜在致癌性
标准终生致癌性的临床前动物研究显示,两种不同品系小鼠出现血管肉瘤非预期的高发生率。(见【药理毒理】)该发现的临床意义未知。上市前开发过程中的临床经验对于评估普瑞巴林人体应用的潜在致癌性无直接意义。
各类不同人群的临床研究中,12岁以上的患者,总暴露为6396患者-年,报告新发或既往肿瘤加重的共57例。由于未应用本品的类似人群肿瘤发生率及复发率未知,因此这类人群的肿瘤发生率是否受普瑞巴林的影响未知。
成人患者的对照研究中报告视物模糊的患者比例,普瑞巴林组(7%)高于安慰剂组(2%),大部分患者的症状可随持续用药而消失。少于1%的患者因为视觉相关事件(主要为视物模糊)停药。
超过3600名患者按计划接受了眼科检查,包括视力、视野及散瞳后眼底镜检查。结果显示普瑞巴林组和安慰剂组出现视力下降的患者比例分别为7%和5%,出现视野改变的患者比例分别为13%和12%,出现眼底镜下改变的患者比例在两组均为2%。
虽然上述眼科发现的临床意义未知,但应告知患者如果出现视觉改变,应通知医生。如果视觉失调持续存在,应考虑进一步评估。已经定期进行眼科检查的患者应增加检查频率。
上市后经验中,已有报告某些患者出现视觉不良反应,包括失明、视觉模糊或其他视力变化,其中许多都是暂时性的。停用普瑞巴林后这些视觉症状可能会改善或消失。
服用普瑞巴林后可出现肌酸激酶升高。肌酸激酶最高值与基线的平均差值在普瑞巴林组和安慰剂组分别为60 U/L和28 U/L。在不同患者群的所有成人患者的对照试验中,肌酸激酶值超过正常上限至少3倍的患者比例在普瑞巴林组和安慰剂组分别为1.5%和0.7%。上市前临床试验中,普瑞巴林组有三例患者报告出现横纹肌溶解事件。由于这些病例存在可能导致或促成肌病事件的因素,这些肌病事件与本品的关系并不明确。医生应告知患者如出现难以解释的肌肉疼痛、触痛或无力,特别是这些肌肉症状伴有全身不适或发热时,应迅速报告。如疑似或确诊为肌病或肌酸激酶显著升高时,应停用本品。
服用普瑞巴林后可出现血小板计数减少。普瑞巴林组血小板平均最多减少20 × 103/μL,而安慰剂组平均最多减少11 × 103/μL。在成人患者的对照试验的总体数据库中,普瑞巴林组和安慰剂组出现有潜在临床意义的血小板减少(定义为低于基线水平20%和<150 × 103/μL)的患者比例分别为3%和2%。仅一例患者服用本品后出现严重的血小板减少,血小板计数低于20 x 103/ μL。随机对照试验中,未观察到服用本品后与出血相关的不良反应增加。
服用普瑞巴林后可出现PR间期延长。成人患者临床试验的心电图数据分析显示,本品剂量≥300 mg/日时PR间期平均延长3~6毫秒。该变化不增加PR间期延长超过基线25%的风险,不增加PR间期超过200毫秒的患者比例,不增加Ⅱ、Ⅲ度房室传导阻滞风险。
对基线PR间期延长及服用其它导致PR间期延长药物的患者进行亚组分析,未发现PR间期延长的风险增加。然而由于该类患者数量有限,该分析结果并非定论。
与阿片类药物合并用药
当普瑞巴林与阿片类药物合用时应谨慎,因其会增加中枢神经系统的抑制作用。在使用阿片类药物者的观察性研究中发现,与单独使用阿片类药物的患者相比,普瑞巴林合用阿片类药物会增加阿片类药物相关死亡风险(经校正的比值比 [aOR],1.68 [95% CI, 1.19至2.36])。低或中等剂量的普瑞巴林(≤300mg,aOR,1.52 [95% CI, 1.04至2.22])可观察到这种风险的增加,而高剂量的普瑞巴林(>300mg,aOR,2.51 [95% CI, 1.24至5.06])有增加风险的趋势。
性别
临床试验表明,性别对普瑞巴林血药浓度未见有临床意义的影响。
肾功能衰竭
已有肾功能衰竭病例报告,在某些病例中,停用普瑞巴林后,此不良反应可逆转。
普瑞巴林主要经肾脏排泄清除,建议对肾功能损伤的成人患者进行剂量调整(见【用法用量】)。尚未在肾功能受损的儿科患者中对本品进行研究。
肝功能损害
对肝功能损害的患者未进行特别药代动力学研究。由于普瑞巴林不发生显著代谢,主要以原形药物形式从尿中排出,预计肝功能损害不会显著改变普瑞巴林血浆浓度。
老年人
普瑞巴林的清除往往随年龄增加而减少。口服普瑞巴林后清除减少与肌酐清除率随年龄增加而下降相一致。对伴有与年龄有关的肾功能损害患者,有必要减少普瑞巴林剂量。
哺乳期母亲
在10名至少已生产12周的哺乳期妇女中,对每12小时给予150 mg(每日剂量300 mg)普瑞巴林的药代动力学进行了评估。哺乳对普瑞巴林药代动力学的影响很小或根本没有影响。普瑞巴林可分泌到乳汁中,乳汁中的平均稳态浓度约为母亲血浆中平均稳态浓度的76%。对于接受剂量300 mg/天或最大剂量600 mg/天的妇女,其婴儿从乳汁中获取的普瑞巴林剂量估计分别为0.31或0.62 mg/kg/天(假设平均母乳消耗量为150 mL/kg/天)。按mg/kg计算,这些估计剂量约为母亲每日总剂量的7%。
充血性心力衰竭
普瑞巴林上市后,已有报告某些接受普瑞巴林治疗的患者发生充血性心力衰竭。这些反应多见于老年心血管损害患者使用普瑞巴林治疗神经性适应症期间。这些患者应慎用普瑞巴林。停用普瑞巴林后,这些反应可消失。
下消化道功能减弱
根据上市后报告,当与可能导致便秘的药物(如阿片样镇痛药)联合使用时,普瑞巴林可能导致与下消化道功能减弱有关的事件(例如肠梗阻、麻痹性肠梗阻以及便秘等)。当普瑞巴林与阿片类药物合用时,可能需要考虑防止便秘的措施(尤其是女性患者和老年患者)。
脑病
曾有脑病病例报告,多见于患有可引起脑病的潜在疾病的患者中。
乳糖不耐受
普瑞巴林含有乳糖一水合物。患有半乳糖不耐受、原发性乳糖酶缺乏症或葡萄糖-半乳糖吸收不良等罕见遗传性疾病的患者不应使用本品。
对驾驶和操作机器能力的影响
普瑞巴林对驾驶和操作机器的能力可能具有轻度或中度影响。本品可能导致头晕和嗜睡,因此可能会影响驾驶或操作机器的能力。建议患者在明确本品是否会影响他们从事这些活动的能力前,不要开车、操作复杂的机器或从事其他有潜在危险的活动。
药物滥用和依赖
未知本品对药物滥用的受体位点有活性作用。在上市后经验数据库中曾报告过误用和滥用。与任何一种中枢神经系统活性药物一样,医生应仔细评估患者药物滥用史并观测是否存在本品误用或滥用征象(例如出现耐受,剂量提高,觅药行为)。
一项镇静/安眠药(包括酒精)娱乐性使用者的研究显示,对普瑞巴林(450mg,单剂)的主观评价包括“药效好”、“高度的”、“喜爱”等,程度与安定(30 mg,单次)类似。5500余例患者的临床对照研究整体显示,将欣快作为不良反应报告的患者比例在普瑞巴林组和安慰剂组分别为4%和1%。在部分患者群中,该不良反应报告率较高(1%至12%)。
临床研究中快速或突然停用本品,一些患者报告失眠、恶心、头痛和腹泻等症状(见【注意事项】),提示躯体依赖性。
自杀行为和想法
因任何适应症而接受抗癫痫药(AED)治疗的患者,抗癫痫药(包括本品)会增加患者自杀想法或行为的风险。AED治疗期间,应监测患者是否出现下述症状或症状恶化:抑郁、自杀想法或行为,和/或情绪或行为的任何异常变化。
对199项包括11种不同AED的安慰剂对照临床试验(单药治疗和辅助治疗)进行合并分析,发现AED治疗组患者的自杀想法或行为的风险约为安慰剂组患者的2倍(调整后的相对风险为1.8,95%可信区间:1.2,2.7)。这些临床试验中位治疗时间为12周,27,863例AED治疗组患者的自杀行为或想法发生率的估算值为0.43%,而16,029例安慰剂组患者发生率的估算值为0.24%,表明每530例治疗患者中约增加1例有自杀想法或行为的患者。试验中药物治疗组有4例自杀患者,安慰剂组无自杀患者;但因病例数太少,尚不能得出药物对自杀影响的任何结论。
在AED治疗开始一周之后,即观察到AED治疗可增加自杀想法或行为的风险,且持续存在于整个治疗评估期间。因纳入分析的大多数临床试验均不超过24周,故未能评价24周后自杀想法或行为的风险。
纳入数据分析的药物所引起自杀想法或行为的风险基本一致。上述风险发现于不同作用机制的AED和多种适应症中,说明此风险普遍存在于所有AED治疗的任何适应症中。在分析的临床试验中未发现风险随年龄(5~100岁)有明显变化。
表4显示所评估的AED对不同适应症的绝对和相对风险。
表4合并分析抗癫痫药对不同适应症的风险
|
适应症 |
安慰剂组每1000例患者的事件数 |
药物组每1000例患者的事件数 |
相对风险:药物组患者事件发生率/安慰剂组患者事件发生率 |
风险差:药物组每1000例患者中额外的事件数 |
|
癫痫 |
1.0 |
3.4 |
3.5 |
2.4 |
|
精神病 |
5.7 |
8.5 |
1.5 |
2.9 |
|
其它 |
1.0 |
1.8 |
1.9 |
0.9 |
|
总数 |
2.4 |
4.3 |
1.8 |
1.9 |
癫痫临床试验中自杀想法或行为的相对风险,比精神病或其它疾病临床试验的风险高;但癫痫和精神病两种适应症的绝对风险差基本相似。
在考虑处方本品或其他任何AED时,必须权衡自杀想法或行为风险与不治疗疾病的风险。癫痫和其它许多适用AED治疗的疾病,由于疾病本身的发病率及死亡率,导致患者自杀想法和行为的风险原本就比较高。所以,如果治疗期间发生自杀想法和行为,处方医生需要考虑出现这些症状的患者是否与其正在治疗的疾病相关。
应告知患者、看护者和其家庭成员,本品及其他AED有增加自杀想法和行为的风险。并建议他们注意观察抑郁症状及体征的发生或恶化,任何异常情绪或行为变化,或自杀想法及行为的发生,或自残想法的出现。如有可疑行为,应立即报告医务人员。
【孕妇及哺乳期妇女用药】
动物研究显示本品具有生殖毒性。(见【药理毒理】)。本品对人类的可能风险目前未知。
在一项评价本品对精子活动力影响的临床试验中,健康男性受试者暴露于600 mg/天剂量的本品。给药3个月后,未发现精子活动力受到影响。
妊娠妇女使用普瑞巴林的数据不足,除非必要(孕妇服药的益处明显大于药物对胎儿的潜在风险),否则妊娠期间不应服用本品。育龄妇女必须应用有效的避孕措施。
普瑞巴林可分泌到人乳中(见【注意事项】)。普瑞巴林对新生儿/婴儿的作用尚不清楚。必须考虑哺乳对孩子的益处及治疗对母亲的益处,以决定是停止哺乳还是停止普瑞巴林治疗。
【儿童用药】
18岁以下儿童及青少年患者用药的安全有效性尚未确立,不推荐使用本品。
老年患者由于肾功能减退可能需要减量(见【用法用量】肾功能损伤患者用药)。
在普瑞巴林治疗带状疱疹后神经痛的临床对照研究中,65至74岁患者282例,75岁及以上的患者379例。未见上述老年患者与年轻患者安全性及疗效的总体差异。
在普瑞巴林治疗纤维肌痛的临床对照研究中,65岁及以上的患者106例。尽管两个年龄组的不良反应相似,但65岁以上组下述神经系统不良反应发生率更高:头晕,视物模糊,平衡障碍,震颤,意识模糊状态,协调异常及昏睡。
【药物相互作用】
由于普瑞巴林主要以原型药物的形式经尿液排泄,可忽略本品在人体内的代谢(尿液中仅发现不到给药剂量2%的药物代谢产物)。离体研究显示,普瑞巴林不抑制药物代谢,也不与血浆蛋白结合,普瑞巴林几乎不与其它药物发生药代动力学的相互作用。
同样,在动物研究中没有观察到普瑞巴林与苯妥英、卡马西平、丙戊酸、拉莫三嗪、加巴喷丁、劳拉西泮、羟考酮或乙醇之间发生临床相关药代动力学的相互作用。人群药代动力学分析显示口服抗糖尿病药、利尿药、胰岛素、苯巴比妥、噻加宾及托吡酯对普瑞巴林的清除无显著临床影响。
普瑞巴林与口服避孕药炔诺酮和/或炔雌醇一起服用时,两种物质的稳态药代动力学均不受影响。
普瑞巴林可能加强乙醇及劳拉西泮的作用。在临床对照研究中,当多剂口服普瑞巴林与羟考酮、劳拉西泮或乙醇合用时,未对患者的呼吸造成有临床意义的影响。上市后在服用普瑞巴林和其他中枢神经系统抑制剂的患者(包括药物滥用患者)中有呼吸衰竭、昏迷和死亡的报告。普瑞巴林可增强羟考酮所致的认知功能障碍和总体运动功能障碍。
药物相互作用的研究仅在成人中进行,而没有特别在老年志愿者中进行。
【药物过量】
上市后,普瑞巴林过量引起的最常见不良反应包括嗜睡、意识模糊状态、激动和坐立不安。
曾有癫痫报告。
在罕见情况下,曾有昏迷病例报告。
人体急性药物过量的症状、体征及实验室检查发现
普瑞巴林过量使用的经验有限。临床研发项目中,报告偶然药物过量的最高剂量为8000mg,未产生明显临床后果。临床研究中,一些患者过量服药高达2400 mg/日。高剂量组(≥900 mg)患者的不良反应类型与推荐剂量组没有临床差异。
普瑞巴林过量没有特异性解毒药物。如果确认药物过量,可试用洗胃或催吐法清除未吸收药物,通常应注意保持气道通畅。一般支持治疗包括监测生命体征和观察临床状况。
虽然少数已知的本品过量病例未应用血液透析,但可能要根据患者的临床状况或肾功能损伤程度决定是否使用血液透析。标准的血液透析可明显清除普瑞巴林(4小时内约清除50%)。
【临床试验】
带状疱疹后神经痛的治疗
三项多中心双盲安慰剂对照研究确立了普瑞巴林治疗带状疱疹后神经痛(PHN)的疗效。研究入组患者为带状疱疹皮疹痊愈后疼痛持续至少3个月,患者最小基线分数≥4分(数字疼痛评分法共11个评分点,评分等级范围为0到10,无痛到剧痛)。73%的患者完成了研究。这三项研究的基线疼痛平均分为6~7。除服用普瑞巴林外,患者可每日最多服用4克对乙酰氨基酚用于止痛。患者每日记录疼痛日记。
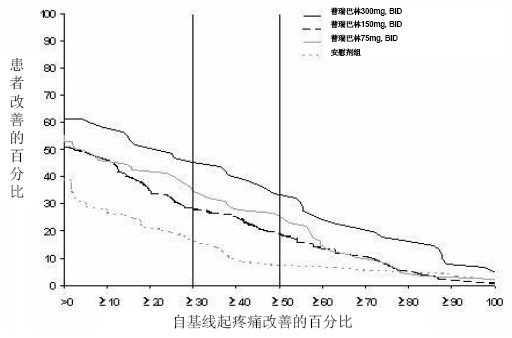
PHN1研究:该研究为期13周,分为普瑞巴林每次75mg、150mg、300mg和安慰剂组,每日2次。肌酐清除率在30~60毫升/分之间的患者随机给予每次75mg、150mg或安慰剂,每日2次;肌酐清除率在60毫升/分以上的患者随机给予每次75mg、150mg、300mg或安慰剂,每日2次。普瑞巴林所有剂量组均显著改善了肌酐清除率在60毫升/分以上患者的终点平均疼痛评分,且提高了疼痛评分较基线降低至少50%的患者比例。虽然根据肾功能给药剂量有所不同,但肌酐清除率在30~60毫升/分的患者不良反应相关的停药率较高,显示该类患者对普瑞巴林的耐受性不如肌酐清除率在60毫升/分以上的患者。根据从基线到研究终点的不同疼痛改善程度,图1显示了获得不同程度疼痛缓解的患者比例。该图显示的为累积值,例如,相对基线的改善为50%,其中也包括改善程度在50%以下的所有患者。未完成研究的患者被归纳为0%改善。部分患者的疼痛在第一周即减轻,并维持整个治疗期。
图 1:获得不同程度的疼痛缓解的患者百分比 -- PHN 1研究
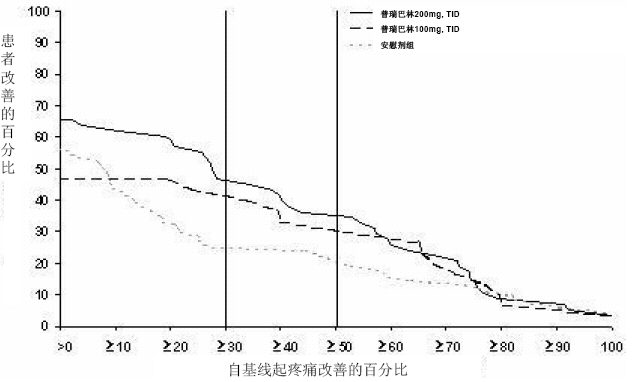
PHN 2 研究:该研究为期8周,分为普瑞巴林每次100mg、200mg和安慰剂组,每日3次。根据肌酐清除率计算给药剂量。肌酐清除率在30~60毫升/分之间的患者给予每次100mg,每日3次。肌酐清除率在60毫升/分以上的患者给予每次200mg,每日3次。普瑞巴林组均显著改善了终点平均疼痛评分,且提高了疼痛评分较基线降低至少50%的患者比例。根据从基线到研究终点的不同疼痛改善程度,图2显示了获得不同程度的疼痛缓解的患者比例。该图显示的为累积值,例如,相对基线的改善为50%,其中也包括改善程度在50%以下的所有患者。未完成研究的患者被归纳为0%改善。部分患者的疼痛在第一周即减轻,并维持整个治疗期。
图2:获得不同程度的疼痛缓解的患者百分比 – PHN 2研究
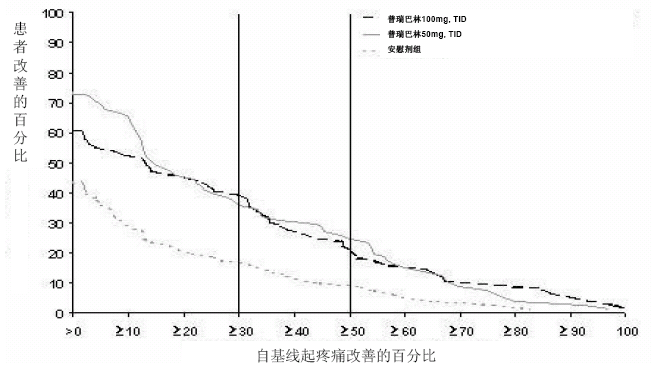
PHN 3 研究:该研究为期8周,无论肌酐清除率为多少,分为普瑞巴林每次50mg、100mg和安慰剂组,每日3次。普瑞巴林每次50mg和100mg每日3次组均显著改善了终点平均疼痛评分,且提高了疼痛评分较基线降低至少50%的患者比例。肌酐清除率30~60毫升/分的患者不良反应相关的停药率较高,显示该类患者对普瑞巴林的耐受性不如肌酐清除率在60毫升/分以上的患者。根据从基线到研究终点的不同疼痛改善程度,图3显示了获得不同程度疼痛缓解的患者比例。该图显示的为累积值,例如,相对基线的改善为50%,其中也包括改善程度在50%以下的所有患者。未完成研究的患者被归纳为0%改善。部分患者的疼痛在第一周即减轻,并维持整个治疗期。
图 3:获得不同程度的疼痛缓解的患者百分比 – PHN 3研究
纤维肌痛的治疗
一项为期14周的多中心,双盲安慰剂对照试验(F1)和另一项为期6个月的随机停药试验(F2)确立了普瑞巴林治疗纤维肌痛的疗效。F1 和F2试验招募的患者为按照美国风湿病学会(ACR)标准(3个月广泛疼痛病史,18个特异压痛点中至少有11个有压痛)诊断为纤维肌痛者。视觉模拟评分显示疼痛减轻。而且,患者对病情变化的整体印象(PGIC)和纤维肌痛影响问卷(FIQ)结果也显示疼痛改善。
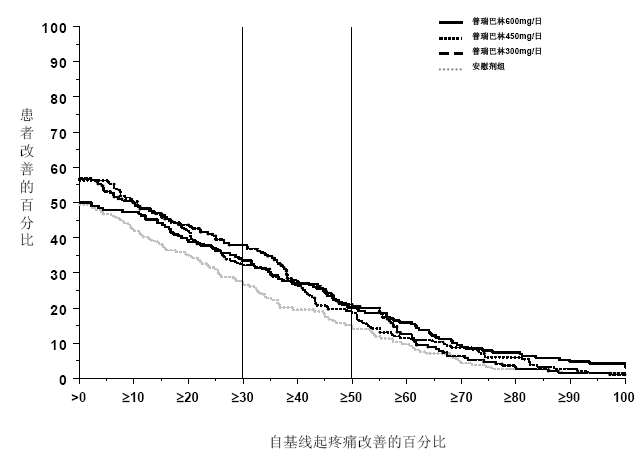
F1 试验:该试验为期14周,普瑞巴林每日总剂量300、450和600 mg组与安慰剂组比较。11分制数字疼痛评价评分中最小平均基线分值≥4,和100 mm疼痛视觉模拟评分(VAS)中最小平均基线分值≥40 mm的患者入组试验。该试验中平均基线疼痛分数为6.7。最初一周安慰剂导入期内对安慰剂有反应者不再随机进入以后的试验。64%随机进入普瑞巴林组的患者完成该试验。无证据显示每日600 mg剂量组比每日450 mg剂量组的疼痛治疗效果更好,但有证据显示不良反应存在剂量依赖性(见【不良反应】)。部分患者疼痛在第一周即减轻,并维持整个治疗期。试验结果见图4和表5。
图4显示了从基线到试验终点,达到不同程度疼痛改善的患者比例。该图显示的为累积值。未完成试验的患者被分配到0%改善组。部分患者疼痛在第一周即减轻,并维持整个治疗期。
图 4: 患者达到不同水平的疼痛改善– 纤维肌痛试验 F1 试验
|
|
||||||||||||||||||||||||
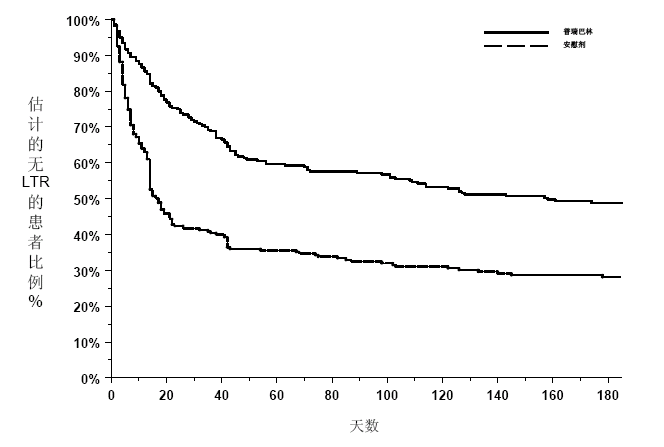
F2试验:该随机停药试验比较了普瑞巴林组与安慰剂组的疗效。在6周开放性剂量优选期内,患者服用本品的日总剂量滴定至300、450或600 mg。符合下述标准则为治疗有效者:1)疼痛至少减轻50% (VAS),且2) PGIC评分为“显著改善”或“非常显著改善”。治疗有效者进入双盲试验,随机分配到‘开放性试验中所达到的剂量组’或安慰剂组。自随机后最长治疗6个月。以治疗失效时间作为疗效评估标准,该标准定义为:1) 与开放期基线相比,双盲期连续两次访视,疼痛减轻(VAS)少于30%,或2) 纤维肌痛症状加重被迫改变治疗方案。6周开放期内,54%患者滴定至有效且可耐受的普瑞巴林剂量。随机治疗期内,完成26周治疗的患者比例在普瑞巴林组和安慰剂组分别为38%和19%。
如果以疼痛复发或由于不良事件导致的停药作为治疗失效(LTR)的标准,普瑞巴林组出现治疗失效的时间长于安慰剂组。持续服药且维持有效治疗至26周的患者比例在普瑞巴林组及安慰剂组分别为53%及33%。根据FIQ1评分,普瑞巴林组出现治疗失效的时间亦较晚。根据PGIC2评分,普瑞巴林组患者状态整体评估印象无改善的时间出现得亦较晚。
1 FIQ加重的时间定义为FIQ的每一个亚量表比双盲基线高1分和总分比双盲基线高5分的时间。
2 PGIC无改善的时间定义为出现评分小于“显著改善”的时间。
图 5: 纤维肌痛 F2试验:出现治疗失效的时间 (Kaplan-Meier分析)
【药理毒理】
普瑞巴林与中枢神经系统组织中α2-δ位点(电压门控钙通道的一个辅助性亚基)有高度亲和力。普瑞巴林的作用机制尚未完全阐明,但是转基因小鼠和结构相关化合物(例如加巴喷丁)的研究结果提示,在动物模型中的镇痛及抗惊厥作用可能与普瑞巴林与α2-δ亚基的结合有关。在神经损伤动物模型中,普瑞巴林可减少脊髓中钙依赖性前痛觉神经递质的释放,这可能是通过干扰含α2-δ亚基的钙通道转运和/或减少钙电流来实现的。来自其他神经损伤和持续性疼痛的动物模型的证据提示,普瑞巴林的镇痛作用也可能是通过与来自脑干的下行去甲肾上腺素能和5-羟色胺能通路的相互作用来调节脊髓中的疼痛传递。
虽然普瑞巴林是抑制性神经递质g-氨基丁酸(GABA)的结构衍生物,但它并不直接与GABAA、GABAB 或苯二氮卓类受体结合,不增强体外培养神经元的GABAA 反应,不改变大鼠脑中GABA浓度,对GABA摄取或降解无急性作用。但是,在体外培养的神经元中,长期应用普瑞巴林,GABA转运蛋白密度和功能性GABA转运速率增加。普瑞巴林不阻滞钠通道,对阿片类受体无活性,不改变环氧合酶(COX)活性,对多巴胺及5-羟色胺受体无活性,不抑制多巴胺、5-羟色胺或去甲肾上腺素的再摄取。
毒理研究
普瑞巴林在Ames试验、体外CHO细胞基因突变试验、体外CHO细胞染色体畸变试验、小鼠和大鼠体内肝细胞程序外DNA合成试验、小鼠和大鼠体内骨髓微核试验中结果均为阴性。
生殖毒性
一项生育力试验中,雄性大鼠于交配前至交配期间经口给予普瑞巴林(50~2500 mg/kg),与未给药雌性大鼠交配,可见对生殖及发育的多种不良影响,包括精子计数减少、精子活力下降、精子异常增加、生育力下降、着床前丢失增加、窝仔数减少、胎仔体重降低和胎仔异常发生率增加。对精子及生育力参数的影响在3~4个月的研究中是可逆的。雄性大鼠生殖毒性无影响剂量(100 mg/kg)下的普瑞巴林血浆暴露量(AUC)约相当于临床最大推荐剂量(MRD)600 mg/天时人暴露量的3倍。此外,在4 周或更长给药期限的一般毒理学试验中,雄性大鼠在500 ~ 1250 mg/kg剂量下观察到生殖器官(睾丸、附睾)组织病理学的不良影响,雄性生殖器官组织病理学的无影响剂量为250 mg/kg,其血浆暴露量约相当于MRD时人血浆暴露量的8倍。
在一项生育力试验中,雌性大鼠于交配前、交配期间和妊娠早期经口给予普瑞巴林500、1250、2500 mg/kg,各剂量下均可见动情周期紊乱和交配天数增加,高剂量下可见胚胎致死作用。低剂量下普瑞巴林的血浆暴露量约相当于MRD时人暴露量的9倍,未确定无影响剂量。
妊娠大鼠于器官发生期经口给予普瑞巴林500、1250或2500 mg/kg,剂量≥1250 mg/kg时异常提前骨化(颧骨及鼻骨间缝过早融合)导致的特异性颅骨异常发生率增加,各剂量下均可见骨骼变异及骨化延迟;高剂量下胎仔体重降低。低剂量下普瑞巴林血浆暴露量(AUC)约相当于MRD时人暴露量的17倍。未确定对大鼠胚胎-胎仔发育的无影响剂量。
妊娠兔于器官发生期经口给予普瑞巴林250、500或1250 mg/kg,高剂量下可见胎仔体重降低、骨骼畸形和内脏变异发生率增加、骨化延迟。对家兔发育的无影响剂量为500 mg/kg,其血浆暴露量约相当于MRD时人暴露量的16倍。
在围产期毒性试验中,大鼠于妊娠期和哺乳期经口给予普瑞巴林50、100、250、1250或2500 mg/kg,剂量≥100 mg/kg时子代生长减缓,≥250 mg/kg时子代存活率降低。≥1250 mg/kg时对子代存活率影响显著,最高剂量时窝仔死亡率为100%。子代成年后测试,≥250 mg/kg时可见神经行为异常(听觉惊跳反应降低),1250 mg/kg时可见生殖功能损害(生育力降低、窝仔数减少)。对大鼠围产期发育的无影响剂量为50 mg/kg,其血浆暴露量约相当于MRD时人暴露量的2倍。在该试验中,在大鼠暴露量为MRD时人平均暴露量的≥50倍时,普瑞巴林可延长妊娠和诱导难产。
致癌性
两种品系小鼠(B6C3F1 与 CD-1小鼠)连续2年掺食法给予普瑞巴林200、1000、5000 mg/kg,可见恶性血管肿瘤(血管肉瘤)发生率剂量依赖性增加。最低剂量下普瑞巴林小鼠血浆暴露量(AUC)约相当于MRD 600mg/天下人暴露量,未确定诱导小鼠血管肉瘤的无影响剂量。
Wistar大鼠连续2年掺食法给予普瑞巴林,雄性大鼠剂量为50、150、450 mg/kg,雌性大鼠剂量为100、300、900 mg/kg,最高剂量下血浆暴露量分别约相当于MRD时人暴露量的14倍和24倍,未见致癌性。
其他毒性
皮肤毒性 在大鼠和猴重复给药毒性试验中可见皮肤损伤,病变程度从红斑到坏死,其病因尚不明确。对于皮损,人MRD 600 mg/天有两倍的安全范围。在普瑞巴林暴露量(以血浆AUC表示)约为MRD下人暴露量的3 ~8倍时出现更为严重的皮肤病变,包括坏死。
眼部病变 在两项Wistar大鼠终生致癌性试验中可见眼部病变,特征性表现为视网膜萎缩(包括光感受器细胞缺失)和/或角膜炎症/矿物沉积,出现改变时的普瑞巴林血浆暴露量(AUC)是MRD下人暴露量的≥2倍,未确定眼部病变的无影响剂量。在两种品系小鼠的终生致癌性试验或猴给药1年试验中未见类似病变。
【药代动力学】
在健康志愿者、接受抗癫痫药物治疗的癫痫患者及慢性疼痛患者中,普瑞巴林的稳态药代动力学参数相似。
吸收:
空腹服用普瑞巴林,吸收迅速,在单剂或多剂给药后1小时内达血浆峰浓度。据估算普瑞巴林的口服生物利用度≥90%,而且与剂量无关。多剂给药后,24至48小时内可达稳态。与食物一起服用时,普瑞巴林的吸收速率降低,Cmax降低25~30%,tmax延迟至约2.5小时。但是,普瑞巴林和食物同时服用并不会对普瑞巴林的吸收程度造成有临床意义的影响。
分布:
临床前研究显示普瑞巴林可以通过小鼠、大鼠和猴的血脑屏障。普瑞巴林可以通过大鼠的胎盘,并可出现在哺乳大鼠的乳汁内。在人体,普瑞巴林口服给药后的表观分布容积大约是0.56 L/kg。普瑞巴林不与血浆蛋白结合。
代谢:
普瑞巴林在人体内的代谢可以忽略不计。在给予放射标记的普瑞巴林后,约98%普瑞巴林以原型的形式在尿中回收。普瑞巴林的主要代谢产物—N-甲基化衍生物,也在尿中被发现,占给药剂量的0.9%。在临床前研究中,未发现普瑞巴林由S-旋光对映体向R-旋光对映体转化的消旋作用。
排泄:
普瑞巴林主要从体循环清除,并以原型药物的形式经肾脏排泄。普瑞巴林的平均清除半衰期为6.3小时。普瑞巴林血浆清除率和肾脏清除率均与肌酐清除率有直接比例关系。
对于伴有肾功能减退或正在接受血液透析治疗的患者,有必要调整剂量(见【用法用量】表1)。
线性/非线性:
在推荐的每日给药剂量范围内,普瑞巴林的药代动力学呈线性。个体间普瑞巴林的药代动力学变异性较小(<20%)。多次给药的药代动力学可根据单次给药的数据推测。因此,无须常规监测普瑞巴林的血浆浓度。
【贮藏】
密封保存。
【包装】
双铝泡罩包装,8粒/板,1板/盒。
【有效期】12个月
【执行标准】YBH11772020
【批准文号】
(1)75mg 国药准字H20203550 (2)150mg 国药准字H20203551
【上市许可持有人】
企业名称:华润双鹤药业股份有限公司
注册地址:北京市朝阳区望京利泽东二路1号
网 址:
【生产企业】
企业名称:华润双鹤药业股份有限公司
生产地址:北京市朝阳区双桥东路2号
邮 编:100121
电 话:(010)85399188
传 真:(010)85390635